Prolapsus
Informations annexes au site
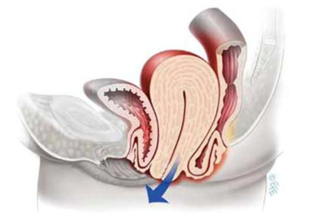
Qu’est-ce qu’un prolapsus génital ?
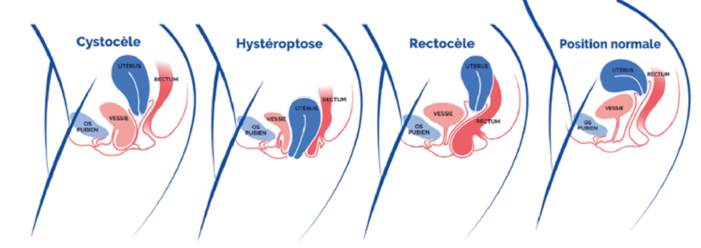
Le prolapsus génital, aussi appelé descente d’organes, correspond au glissement vers le bas d’un ou plusieurs organes pelviens à travers le vagin. Cela concerne :
- L’utérus (hystérocèle)
- La vessie (cystocèle)
- Le rectum (rectocèle)
- L’intestin grêle (entérocèle)
- Le dôme vaginal (chez les femmes opérées de l’utérus)
Cela survient lorsque les muscles du plancher pelvien et les tissus de soutien deviennent insuffisants ou affaiblis.
Physiopathologie – Comment se forme un prolapsus ?
Le prolapsus est causé par une défaillance des structures de soutien des organes pelviens :
- Muscles du périnée affaiblis
- Ligaments distendus
- Fascias abîmés
Ce déséquilibre favorise le glissement progressif des organes dans le vagin, surtout en position debout ou lors d’efforts.
Principaux facteurs de risque :
- Accouchements par voie basse (surtout nombreux, difficiles ou avec forceps)
- Ménopause (baisse des œstrogènes → tissus moins toniques)
- Surpoids, obésité
- Constipation chronique, toux chronique
- Activités physiques intenses
- Chirurgie pelvienne antérieure
Quels sont les symptômes ?
- Sensation de boule ou de pesanteur vaginale
- Inconfort en position debout ou en fin de journée
- Fuites urinaires, gêne à la miction
- Constipation, gêne à la défécation
- Gêne pendant les rapports sexuels
- Difficulté à marcher ou à rester debout longtemps
Le prolapsus peut être modéré ou très gênant selon le degré de descente.
Comment est-il diagnostiqué ?
- Examen clinique gynécologique (position debout, toux, poussée)
- Score POP-Q (système de mesure standardisé de la descente)
- Parfois, IRM pelvienne ou bilan urodynamique si troubles urinaires associés
Prise en charge – Adaptée à chaque patiente
Traitement médical (non chirurgical)
- Rééducation périnéale
→ Travaille les muscles du plancher pelvien (kinésithérapie)
→ Efficace dans les formes légères ou en prévention - Pessaire vaginal
→ Dispositif en silicone inséré dans le vagin pour soutenir les organes
→ Solution non invasive, adaptée aux femmes âgées ou refusant la chirurgie - Traitement hormonal local (œstrogènes)
→ Améliore la trophicité vaginale post-ménopause
Traitement chirurgical
En cas de gêne importante ou d’échec du traitement médical :
1. Chirurgie par voie basse (vaginale)
- Fixation ou remontée des organes par le vagin
- Parfois avec mise en place de bandelettes ou mailles
2. Chirurgie par voie haute (coelioscopie / voie abdominale)
- Promontofixation : fixation des organes au promontoire sacré
- Technique privilégiée chez les femmes jeunes ou actives
3. Hystérectomie (si utérus descendu)
→ Peut être associée aux gestes de correction du prolapsus
Et après ? Le suivi
- Suivi gynécologique régulier
- Rééducation périnéale post-opératoire recommandée
- Résultats durables mais un risque de récidive peut exister, surtout si les facteurs de risque persistent

